Votre IMC vous donne une indication sur un éventuel sous-poids, un poids santé, un surpoids ou une obésité¹. Mais quelle est la fiabilité de ce chiffre ? Découvrez ici tout sur l'IMC et calculez rapidement et simplement votre propre IMC.
Remplissez vos données et découvrez immédiatement votre résultat.
Calculateur d’IMC : calculez votre IMC ici
Cette interprétation de l'IMC est destiné aux adultes à partir de 20 ans.² Pour les enfants et les adolescents, l'IMC est interprété différemment, sur base de courbes de croissance qui tiennent compte de l'âge et du sexe. N'hésitez pas à demander conseil à votre médecin généraliste ou pédiatre.
Qu'est-ce que l'IMC ?
IMC signifie Indice de Masse Corporelle. C'est la mesure la plus utilisée pour estimer si votre poids corporel est sain par rapport à votre taille.1 Le calcul met votre poids en rapport avec votre taille et vous indique si vous pesez éventuellement trop peu, un poids santé ou trop.1
Que vous dit votre IMC ?
Lorsque vous calculez votre IMC, vous obtenez un chiffre qui correspond à l'une de ces six catégories1:
- Sous-poids
- Poids sain
- Surpoids
- Obésité – classe I
- Obésité – classe II
- Obésité – classe III
Comment calculer votre IMC ?
Pour calculer votre IMC, vous avez besoin de deux données : votre taille et votre poids. La formule divise votre poids en kilogrammes par le carré de votre taille en mètres.1 Ça semble compliqué, mais ça ne l'est pas.
La formule de l'IMC:
Poids (kg) ÷ Taille2 (m × m) = IMC
Exemples d'IMC femme
Une femme mesure 1,70 mètre et pèse 74 kilogrammes:
1,70 × 1,70 = 2,89
74 ÷ 2,89 = 25,61
Son IMC est de 25,61 → cela correspond à la catégorie surpoids1.
Une femme mesure 1,78 mètre et pèse 98 kilogrammes:
1,78 × 1,78 = 3,17
98 ÷ 3,17 = 30,91
Son IMC est de 30,91 → cela correspond à la catégorie obésité – classe I1.
Exemples d'IMC homme
Un homme mesure 1,85 mètre et pèse 88 kilogrammes:
1,85 × 1,85 = 3,42
88 ÷ 3,42 = 25,73
Son IMC est de 25,73 → cela correspond à la catégorie surpoids1.
Un homme mesure 1,94 mètre et pèse 140 kilogrammes:
1,94 × 1,94 = 3,76
140 ÷ 3,76 = 37,2
Son IMC est de 37,2 → cela correspond à la catégorie obésité – classe II1.
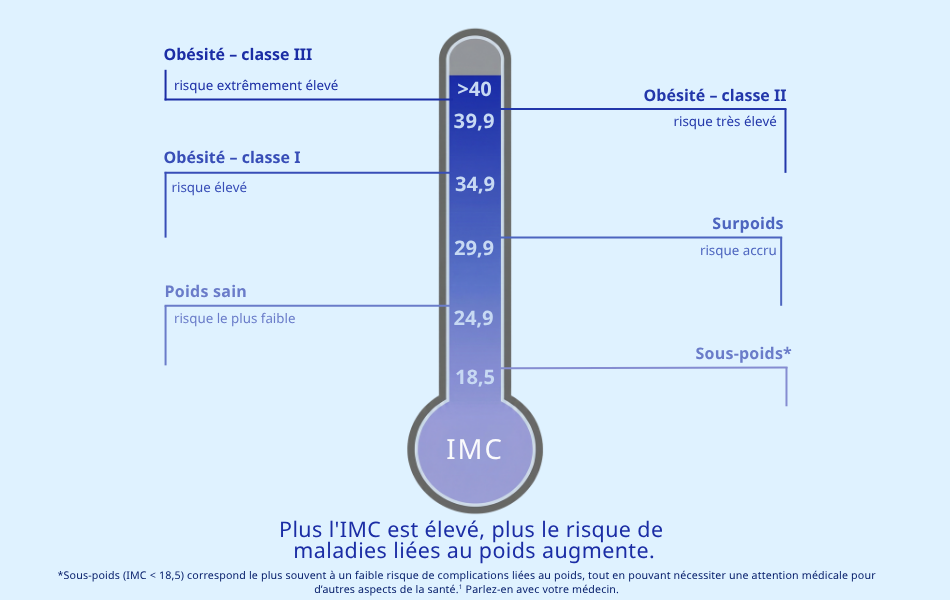
Que signifient les valeurs d'IMC ?
La classification la plus utilisée provient de l'Organisation Mondiale de la Santé (OMS).1 Sur base de votre IMC, votre poids est classé dans ces catégories:
| BMI | Catégorie |
|---|---|
| Moins de 18,5 | Sous-poids |
| 18,5 – 24,9 | Poids sain |
| 25 – 29,9 | Surpoids |
| 30 – 34,9 | Obésité – classe I |
| 35 – 39,9 | Obésité – classe II |
| 40 et plus | Obésité – classe III |
IMC et risque pour la santé : plus votre IMC est élevé, plus le risque est grand1
Vous voulez savoir ce que votre résultat signifie ? Calculez votre IMC ci-dessus.
Qu'est-ce qu'un poids sain ?
Un poids sain est un terme médical qui indique que votre poids est dans un bon rapport avec votre taille. C'est la fourchette dans laquelle votre corps fonctionne le mieux et où le risque de problèmes de santé est le plus faible.1
Que ne vous dit pas votre IMC ?
Lors du calcul de l'IMC chez les adultes, seuls votre taille et votre poids sont pris en compte. Des facteurs qui ne sont entre autres pas pris en considération3,4,5:
- votre âge : l'IMC idéal évolue à mesure que vous vieillissez
- votre morphologie : être de corpulence large ou mince fait une différence
- votre masse musculaire : une personne très musclée peut avoir un IMC élevé sans excès de graisse
- la répartition des graisses : la graisse autour du ventre comporte plus de risques que la graisse à d'autres endroits
- votre état de santé général : la tension artérielle, le cholestérol, la glycémie, etc. ne sont pas pris en compte
Un exemple : un athlète avec un IMC de 26 et beaucoup de masse musculaire se retrouve selon l'IMC dans la catégorie "surpoids", alors que cette personne a une composition corporelle saine.
L'IMC standard est également moins fiable pour certaines morphologies/proportions exceptionnelles, chez les enfants et les adolescents, ainsi que chez les personnes âgées.4
L'IMC chez les enfants : comment est-il calculé et interprété ?
Chez les enfants et les adolescents, l'IMC est interprété différemment, sur base de courbes de croissance qui tiennent compte du sexe (garçon ou fille) et de l'âge. Vous avez des doutes sur le poids de votre enfant ou vous souhaitez simplement plus d'informations? N'hésitez pas à contacter votre médecin généraliste, pédiatre ou l'ONE.
Consultez les courbes de croissance (IMC & vitesse de croissance, 2–20 ans):
Source : Eetexpert (s.d.). Courbe de croissance 2–20 ans – IMC et vitesse de croissance. Consulté le 7 avril 2026, sur eetexpert.be.
Quelles sont les conséquences possibles du surpoids ?
Un IMC élevé ne signifie pas automatiquement que vous êtes malade. Mais il augmente bel et bien le risque de différentes maladies et problèmes de santé. Plus votre IMC est élevé, plus le risque de troubles chroniques est grand.6,7
Voici les maladies les plus fréquemment liées à l'obésité:
Cœur et vaisseaux sanguins
- Hypertension artérielle (hypertension)8,10
- Maladies cardiovasculaires, comme un infarctus (maladie coronarienne)9,10
- Accident vasculaire cérébral (AVC)10
- Thrombose10,11
Métabolisme
- Diabète de type 25,12
- Glycémie trop élevée13
- Cholestérol élevé (dyslipidémie)5,13
- Syndrome métabolique (MetS)5,14
Foie et digestion
- Excès de graisses dans le foie (MASLD*)5,15, qui peut évoluer vers une forme plus sévère et active (MASH#)5,15
- Reflux gastro-œsophagien (RGO)5,16
- Calculs biliaires5,7
Articulations et mobilité
- Usure des articulations, surtout au niveau des genoux (gonarthrose)5,7
- Forme de rhumatisme inflammatoire (goutte)5,17
Voies respiratoires et sommeil
- Apnée du sommeil et troubles respiratoires (apnée obstructive du sommeil)5,18
Reins et vessie
- Maladie rénale chronique5,19
- Incontinence urinaire5,20
Bien-être mental
- Dépression et troubles anxieux21
Autres
- Problèmes de fertilité (infertilité)5
- Certaines formes de cancer – notamment le cancer du sein, du côlon, de l'utérus, de l'œsophage, du rein, de l'ovaire et du pancréas22
Cette liste n'est pas là pour vous faire peur. C'est un aperçu pour en prendre conscience. La plupart de ces risques peuvent être réduits avec la bonne approche, et celle-ci commence par une conversation avec un médecin.
*MASLD: Maladie hépatique stéatosique associée à une dysfonction métabolique
#MASH: Stéatohépatite associée à une dysfonction métabolique
Conclusion : quelle est la fiabilité de votre IMC ?
Votre IMC est un bon point de départ pour estimer rapidement et simplement si votre poids est sain. L'avantage ? Vous pouvez le calculer vous-même, sans appareil médical.
Mais pour avoir une image complète, connaître l'IMC seul ne suffit pas. Comme il ne tient pas compte de votre masse musculaire, de la répartition des graisses, de votre âge ou de votre morphologie, il faut toujours le considérer en combinaison avec d'autres facteurs.3,4,5
Des études montrent que la graisse abdominale (graisse viscérale) représente un risque plus important pour la santé que la graisse à d'autres endroits. C'est pourquoi il est recommandé de mesurer aussi votre tour de taille en plus de votre IMC.3,23
Quand contacter un médecin ?
Calculer votre IMC est une bonne première étape. Mais un chiffre sur un écran ne remplace pas un avis médical. Dans les situations suivantes, il peut être utile d'en parler avec un médecin:
- votre IMC se situe dans la catégorie surpoids ou plus
- votre tour de taille est trop élevé23
- vous avez des problèmes de santé associés (hypertension, cholestérol élevé, douleurs articulaires, fatigue, ...)
- vous voulez savoir quelle approche convient le mieux à votre situation
- vous vous inquiétez pour le poids de votre enfant – parlez-en avec votre médecin généraliste ou pédiatre
- vous avez déjà essayé plusieurs fois de perdre du poids sans résultat durable24
Un médecin peut faire le point sur votre situation, réaliser les examens nécessaires et élaborer avec vous un plan qui fonctionne – à court et à long terme.
Références
- WHO (World Health Organization). Obesity: preventing and managing the global epidemic: report of a WHO consultation. World Health Organization; 2000.
- CDC. Body Mass Index (BMI): Adult BMI Calculator. Centers for Disease Control and Prevention. Available from: https://www.cdc.gov/bmi/adult-calculator/bmi-categories.html. Accessed 31/03/2026.
- Busetto, L., Dicker, D., Frühbeck, G., et al. (2024). A new framework for the diagnosis, staging and management of obesity in adults. Nature Medicine, 30, 2395–2399.
- Rueda-Clausen, C.F. et al. (2020). Assessment of People Living with Obesity. In: Canadian Adult Obesity Clinical Practice Guidelines, 1–17. Available from: http://obesitycanada.ca/wp-content/uploads/2020/09/6-Obesity-Assessment-v5-with-links.pdf . Accessed 31/03/2026.
- Sharma, A.M. (2010). M, M, M & M: A mnemonic for assessing obesity. Obesity Reviews, 11, 808–809.
- Prospective Studies Collaboration (2009). Body-mass index and cause-specific mortality in 900,000 adults: collaborative analyses of 57 prospective studies. Lancet, 373(9669), 1083–1096.
- Guh, D.P. et al. (2009). The incidence of co-morbidities related to obesity and overweight: A systematic review and meta-analysis. BMC Public Health, 9(1), 88.
- Landi, F. et al. (2018). Body Mass Index is Strongly Associated with Hypertension. Nutrients, 10(12), 1976.
- Katzmarzyk, P.T. et al. (2012). BMI and risk of cardiovascular disease, cancer and all-cause mortality. Can J Public Health, 103(2), 147–151.
- Lopez-Jimenez F, Almahmeed W, Bays H, Cuevas A, Di Angelantonio E, le Roux CW, et al. Obesity and cardiovascular disease: mechanistic insights and management strategies. A joint position paper by the World Heart Federation and World Obesity Federation. Eur J Prev Cardiol. 2022 Nov 1;29(17):2218–37.
- Stein, P.D., Beemath, A. & Olson, R.E. (2005). Obesity as a risk factor in venous thromboembolism. Am J Med, 118(9), 978–980.
- Al-Goblan AS, Al-Alfi MA, Khan MZ. Mechanism linking diabetes mellitus and obesity. Diabetes, Metabolic Syndrome and Obesity. 2014 Dec 4;7:587–91.
- Van Hemelrijck, M. et al. (2018). Longitudinal study of body mass index, dyslipidemia, hyperglycemia, and hypertension in 60,000 men and women in Sweden and Austria. PLOS ONE.
- Han, T.S. et al. (2016). A clinical perspective of obesity, metabolic syndrome and cardiovascular disease. JRSM Cardiovasc Dis, 5, 2048004016633371.
- Loomis, A.K. et al. (2016). Body Mass Index and Risk of Nonalcoholic Fatty Liver Disease. J Clin Endocrinol Metab, 101(3), 945–952.
- Chang P, Friedenberg F. Obesity and GERD. Vol. 43, Gastroenterology Clinics of North America. 2014. p. 161–73.
- Aune, D. et al. (2014). Body mass index and the risk of gout: a systematic review and dose-response meta-analysis. Eur J Nutr, 53(8), 1591–1601.
- Dixon AE, Peters U. The effect of obesity on lung function. Vol. 12, Expert Review of Respiratory Medicine. Taylor and Francis Ltd.; 2018. p. 755–67.
- Lakkis JI, Weir MR. Obesity and Kidney Disease. Vol. 61, Progress in Cardiovascular Diseases. W.B. Saunders; 2018. p. 157–67.
- Subak, L.L., Richter, H.E. & Hunskaar, S. (2009). Obesity and urinary incontinence: epidemiology and clinical research update. J Urol, 182(6 Suppl), S2–S7.
- Milaneschi Y, Simmons WK, van Rossum EFC, Penninx BW. Depression and obesity: evidence of shared biological mechanisms. Vol. 24, Molecular Psychiatry. Nature Publishing Group; 2019. p. 18–33.
- Lauby-Secretan, B. et al. (2016). Body Fatness and Cancer — Viewpoint of the IARC Working Group. N Engl J Med, 375(8), 794–798.
- Yumuk, V. et al. (2015). European Guidelines for Obesity Management in Adults. Obesity Facts, 8(6), 402–424.
- Wharton, S. et al. (2020). Obesity in adults: A clinical practice guideline. CMAJ, 192(31), E875–E891.