Je BMI geeft een indicatie of je mogelijk ondergewicht, een gezond gewicht, overgewicht of obesitas hebt1. Maar hoe betrouwbaar is dat cijfer eigenlijk? Hier ontdek je alles over de BMI en bereken je snel en eenvoudig je eigen BMI.
Vul je gegevens in en ontdek meteen je resultaat.
BMI-calculator: bereken hier je BMI
Deze BMI-interpretatie is bedoeld voor volwassenen vanaf 20 jaar.2 Voor kinderen en jongeren wordt de BMI anders geïnterpreteerd, op basis van groeicurves die rekening houden met leeftijd en geslacht. Vraag gerust raad aan je huisarts of pediater.
Wat is BMI?
BMI staat voor Body Mass Index. Het is de meest gebruikte maatstaf om in te schatten of je lichaamsgewicht gezond is in verhouding tot je lengte.1 De berekening zet je gewicht af tegen je lengte en vertelt iets of je mogelijks te weinig, gezond of te veel weegt.1
Wat vertelt je BMI?
Wanneer je je BMI berekent, krijg je een getal dat in een van deze zes categorieën valt1:
- Ondergewicht
- Gezond gewicht
- Overgewicht
- Obesitas – graad I
- Obesitas – graad II
- Obesitas – graad III
Hoe bereken je je BMI?
Om je BMI te berekenen heb je twee gegevens nodig: je lichaamslengte en je gewicht. De formule deelt je gewicht in kilogram door het kwadraat van je lengte in meter.1 Dat klinkt ingewikkelder dan het is.
De BMI-formule:
Gewicht (kg) ÷ Lengte² (m × m) = BMI
Voorbeelden BMI vrouw
Een vrouw is 1,70 meter lang en weegt 74 kilogram:
1,70 × 1,70 = 2,89
74 ÷ 2,89 = 25,61
Haar BMI is 25,61 → dit valt in de categorie overgewicht1.
Een vrouw is 1,78 meter lang en weegt 98 kilogram:
1,78 × 1,78 = 3,17
98 ÷ 3,17 = 30,91
Haar BMI is 30,91 → dit valt in de categorie obesitas - graad I1.
Voorbeelden BMI man
Een man is 1,85 meter lang en weegt 88 kilogram:
1,85 × 1,85 = 3,42
88 ÷ 3,42 = 25,73
Zijn BMI is 25,73 → dit valt in de categorie overgewicht1.
Een man is 1,94 meter lang en weegt 140 kilogram:
1,94 × 1,94 = 3,76
140 ÷ 3,76 = 37,2
Zijn BMI is 37,2 → dit valt in de categorie obesitas – graad II1.
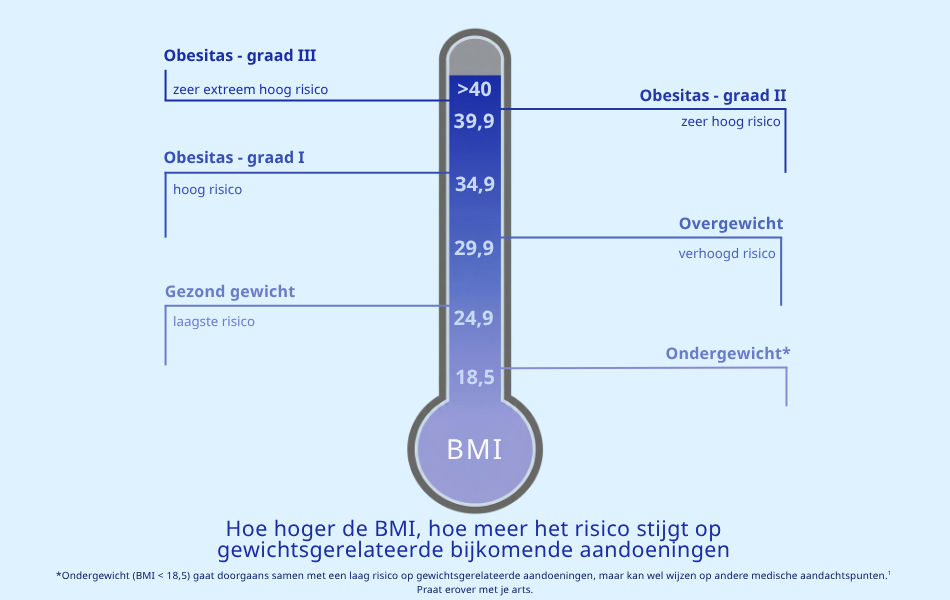
Wat betekenen de BMI-waarden?
De meest gebruikte indeling komt van de Wereldgezondheidsorganisatie (WHO).1 Op basis van je BMI wordt je gewicht in deze categorieën ingedeeld:
| BMI | Categorie |
|---|---|
| Onder 18,5 | Ondergewicht |
| 18,5 - 24,9 | Gezond gewicht |
| 25 - 29,9 | Overgewicht |
| 30 - 34,9 | Obesitas - graad I |
| 35 - 39,9 | Obesitas - graad II |
| 40 en hoger | Obesitas - graad III |
BMI en gezondheidsrisico: hoe hoger je BMI, hoe groter het risico1
Wil je weten wat jouw resultaat betekent? Bereken je BMI hierboven.
Wat is een gezond gewicht?
Een gezond gewicht is een medische term die aangeeft dat je gewicht in een goede verhouding staat tot je lengte. Het is het bereik waarin je lichaam het best functioneert en het risico op gezondheidsproblemen het laagst is.1
Wat vertelt je BMI je niet?
Bij de berekening van de BMI bij volwassenen wordt enkel gekeken naar je lengte en je gewicht. Factoren die onder andere niét worden meegenomen3,4,5:
- je leeftijd: de ideale BMI verschuift naarmate je ouder wordt
- je lichaamsbouw: breed of smal gebouwd maakt een verschil
- je spiermassa: iemand met veel spieren kan een hoge BMI hebben zonder te veel vet
- je vetverdeling: vet rond je buik brengt meer risico's met zich mee dan vet op andere plekken
- je algemene gezondheid: zoals bloeddruk, cholesterol, bloedsuiker etc worden niet meegewogen
Een voorbeeld: een sportieve persoon met een BMI van 26 en veel spiermassa valt volgens de BMI in de categorie "overgewicht”, terwijl deze persoon een gezonde lichaamssamenstelling heeft.
Ook bij sommige lichaamsbouw/uitzonderlijke verhoudingen, bij kinderen en jongeren, en bij ouderen is de standaard BMI minder betrouwbaar.4
BMI bij kinderen: hoe wordt het berekend en geïnterpreteerd?
Bij kinderen en jongeren wordt de BMI anders geïnterpreteerd, op basis van groeicurves die rekening houden met het geslacht (jongen of meisje) en de leeftijd. Heb je twijfels over het gewicht van je kind of wil je gewoon meer informatie? Aarzel dan niet om contact op te nemen met je huisarts, pediater, Kind en Gezin of het CLB.
Bekijk de groeicurves (BMI & groeisnelheid, 2–20 jaar):
Bron: Eetexpert (z.d.). Groeicurve 2–20 jaar – BMI en groeisnelheid. Geraadpleegd op 7 April 2026, van eetexpert.be.
Wat zijn de mogelijke gevolgen van overgewicht?
Een verhoogde BMI betekent niet automatisch dat je ziek bent. Maar het verhoogt wél het risico op verschillende aandoeningen en gezondheidsproblemen. Hoe hoger je BMI, hoe groter het risico op chronische klachten.6,7
Dit zijn de meest voorkomende aandoeningen die gelinkt worden aan obesitas:
Hart en bloedvaten
- Hoge bloeddruk (hypertensie)8,10
- Hart- en vaatziekten, zoals een hartinfarct (coronaire hartziekte)9,10
- Beroerte (cerebrovasculaire aandoening / CVA)10
- Trombose10,11
Stofwisseling
- Diabetes type 25,12
- Te hoge bloedsuiker13
- Hoge cholesterol (dyslipidemie)5,13
- Metabool syndroom (MetS)5,14
Lever en spijsvertering
- Leververvetting (MASLD*)5,15, dat kan leiden tot een ernstigere en actieve vorm (MASH#)5,15
- Maagzuurproblemen (gastro-oesofageale refluxziekte / GERD)5,16
- Galstenen5,7
Gewrichten en beweging
- Gewrichtsslijtage, vooral in de knieën (knie-artrose)5,7
- Vorm van ontstekingsreuma (jicht)5,17
Luchtwegen en slaap
- Slaapapneu en ademhalingsproblemen (obstructieve slaapapneu)5,18
Nieren en blaas
- Chronische nierziekte5,19
- Urine-incontinentie5,20
Mentaal welzijn
- Depressie en angstklachten21
Overige
- Vruchtbaarheidsproblemen (infertiliteit)5
- Bepaalde vormen van kanker - onder andere borst-, darm-, baarmoeder-, slokdarm-, nier-, eierstok- en alvleesklierkanker22
Dit is geen opsomming om bang van te worden. Het is een overzicht om bewust van te zijn. De meeste van deze risico's kan je beperken met de juiste aanpak en die begint bij een gesprek met een arts.
*MASLD: Metabole dysfunctie‑geassocieerde steatotische leverziekte
#MASH: Metabole dysfunctie‑geassocieerde steatohepatitis
Conclusie: hoe betrouwbaar is je BMI?
Je BMI is een goed startpunt om snel en eenvoudig in te schatten of je gewicht gezond is. Het voordeel? Je kan het zelf berekenen, zonder medische apparatuur.
Maar voor een volledig beeld is je BMI kennen alleen niet genoeg. Omdat het geen rekening houdt met je spiermassa, vetverdeling, leeftijd of lichaamstype, moet je die altijd samen met andere factoren bekijken.3,4,5
Onderzoek toont aan dat vet rond de buik (visceraal vet) een groter gezondheidsrisico vormt dan vet op andere plekken. Daarom is het aangeraden om naast je BMI ook je taille-omtrek te meten.3,23
Wanneer neem je best contact op met een arts?
Je BMI berekenen is een goede eerste stap. Maar een getal op een scherm vervangt geen medisch advies. In de volgende situaties is het bijvoorbeeld zinvol om met een arts te praten:
- je BMI valt in de categorie overgewicht of obesitas
- je taille-omtrek is vergroot of te groot23
- je hebt bijkomende gezondheidsklachten (hoge bloeddruk, hoge cholesterol, gewrichtsklachten, vermoeidheid, ...)
- je wil weten welke aanpak het best bij jouw situatie past
- je maakt je zorgen over het gewicht van je kind - bespreek het met je huisarts of pediater
- je hebt al meerdere keren geprobeerd om af te vallen zonder blijvend resultaat24
Een arts kan je situatie in kaart brengen, de juiste onderzoeken uitvoeren en samen met jou een plan opstellen dat werkt - op korte én lange termijn.
Zoek een arts bij jou in de buurt.
Referenties
- WHO (World Health Organization). Obesity: preventing and managing the global epidemic: report of a WHO consultation. World Health Organization; 2000.
- CDC. Body Mass Index (BMI): Adult BMI Calculator. Centers for Disease Control and Prevention. Available from: https://www.cdc.gov/bmi/adult-calculator/bmi-categories.html. Accessed 31/03/2026.
- Busetto, L., Dicker, D., Frühbeck, G., et al. (2024). A new framework for the diagnosis, staging and management of obesity in adults. Nature Medicine, 30, 2395–2399.
- Rueda-Clausen, C.F. et al. (2020). Assessment of People Living with Obesity. In: Canadian Adult Obesity Clinical Practice Guidelines, 1–17. Available from: http://obesitycanada.ca/wp-content/uploads/2020/09/6-Obesity-Assessment-v5-with-links.pdf . Accessed 31/03/2026.
- Sharma, A.M. (2010). M, M, M & M: A mnemonic for assessing obesity. Obesity Reviews, 11, 808–809.
- Prospective Studies Collaboration (2009). Body-mass index and cause-specific mortality in 900,000 adults: collaborative analyses of 57 prospective studies. Lancet, 373(9669), 1083–1096.
- Guh, D.P. et al. (2009). The incidence of co-morbidities related to obesity and overweight: A systematic review and meta-analysis. BMC Public Health, 9(1), 88.
- Landi, F. et al. (2018). Body Mass Index is Strongly Associated with Hypertension. Nutrients, 10(12), 1976.
- Katzmarzyk, P.T. et al. (2012). BMI and risk of cardiovascular disease, cancer and all-cause mortality. Can J Public Health, 103(2), 147–151.
- Lopez-Jimenez F, Almahmeed W, Bays H, Cuevas A, Di Angelantonio E, le Roux CW, et al. Obesity and cardiovascular disease: mechanistic insights and management strategies. A joint position paper by the World Heart Federation and World Obesity Federation. Eur J Prev Cardiol. 2022 Nov 1;29(17):2218–37.
- Stein, P.D., Beemath, A. & Olson, R.E. (2005). Obesity as a risk factor in venous thromboembolism. Am J Med, 118(9), 978–980.
- Al-Goblan AS, Al-Alfi MA, Khan MZ. Mechanism linking diabetes mellitus and obesity. Diabetes, Metabolic Syndrome and Obesity. 2014 Dec 4;7:587–91.
- Van Hemelrijck, M. et al. (2018). Longitudinal study of body mass index, dyslipidemia, hyperglycemia, and hypertension in 60,000 men and women in Sweden and Austria. PLOS ONE.
- Han, T.S. et al. (2016). A clinical perspective of obesity, metabolic syndrome and cardiovascular disease. JRSM Cardiovasc Dis, 5, 2048004016633371.
- Loomis, A.K. et al. (2016). Body Mass Index and Risk of Nonalcoholic Fatty Liver Disease. J Clin Endocrinol Metab, 101(3), 945–952.
- Chang P, Friedenberg F. Obesity and GERD. Vol. 43, Gastroenterology Clinics of North America. 2014. p. 161–73.
- Aune, D. et al. (2014). Body mass index and the risk of gout: a systematic review and dose-response meta-analysis. Eur J Nutr, 53(8), 1591–1601.
- Dixon AE, Peters U. The effect of obesity on lung function. Vol. 12, Expert Review of Respiratory Medicine. Taylor and Francis Ltd.; 2018. p. 755–67.
- Lakkis JI, Weir MR. Obesity and Kidney Disease. Vol. 61, Progress in Cardiovascular Diseases. W.B. Saunders; 2018. p. 157–67.
- Subak, L.L., Richter, H.E. & Hunskaar, S. (2009). Obesity and urinary incontinence: epidemiology and clinical research update. J Urol, 182(6 Suppl), S2–S7.
- Milaneschi Y, Simmons WK, van Rossum EFC, Penninx BW. Depression and obesity: evidence of shared biological mechanisms. Vol. 24, Molecular Psychiatry. Nature Publishing Group; 2019. p. 18–33.
- Lauby-Secretan, B. et al. (2016). Body Fatness and Cancer — Viewpoint of the IARC Working Group. N Engl J Med, 375(8), 794–798.
- Yumuk, V. et al. (2015). European Guidelines for Obesity Management in Adults. Obesity Facts, 8(6), 402–424.
- Wharton, S. et al. (2020). Obesity in adults: A clinical practice guideline. CMAJ, 192(31), E875–E891.